Publications
Le lien sans la demande Rejoindre le patient là où il est. Dr Philippe AÏM. Hors-Série 13 Revue Hypnose et Thérapies Brèves

« Je veux arrêter, mais… » Comme le dit l’adage : « dire mais c’est dire non », chacun le sait quand il l’a entendu, du patron qui dit « c’est un bon travail mais… », du camarade qui dit qu’on est « gentil mais… »...
PHILIPPE AÏM
Psychiatre et psychothérapeute, praticien et formateur en hypnose et thérapies brèves, ancien directeur pédagogique au CHTIP depuis 2015. Auteur de Ecouter, parler : soigner, éditions Vuibert, et L’hypnose, ça marche vraiment ?, éditions Marabout..
Quand la demande est décevante
En addictologie peut-être plus qu’ailleurs, les demandes peuvent être ambiguës, défaillantes, voire, du point de vue du thérapeute, décevantes. Le lien se crée souvent plus facilement quand la demande ressemble à ce qui entre dans nos attendus.
Et si la personne est « venue, mais », on sent rapidement que la demande n’en est pas une (« je galère, je n’y arriverai pas ») ou qu’elle n’émane pas du patient (« ma femme m’a dit de vous consulter pour... »).
Dans cet article je voudrais, à partir de la thérapie orientée solution1, évoquer la façon de repérer, déchiffrer et prendre en charge ces (non-)demandes. Que les familiers de ces modèles y voient une tentative de synthèse et une vision personnelle, et en fin d’article de rapprochement peut-être original avec l’hypnose ; que les néophytes y trouvent quelques éléments stratégiques et l’envie de creuser plus loin ces formidables pratiques.
Dans de nombreux modèles il était clair (et nous sommes nombreux à avoir été formés ainsi) qu’on ne pouvait pas travailler sans demande. L’originalité du solutionnisme fut entre autres de travailler avec ces demandes qui n’en sont pas.
Enjeu important, car si on ne « lit » pas ces propos du patient straté- giquement, le lien thérapeutique, indispensable au soin, ne se crée pas (ce n’est pas tant que le patient ne nous fasse pas confiance mais plutôt que nous ne lui accordions pas la nôtre), et par ailleurs le thérapeute est tenté, consciemment ou pas, de moins travailler (après tout, cette « fausse demande » semblerait révéler un manque de motivation... peut-être même une « résistance »... voire même des « bénéfices secondaires »... dès lors pourquoi se fatiguer à produire une belle séance inutile ?). Or, pour que le patient s’investisse, le thérapeute doit être investi. Sous prétexte que c’est le patient qui doit travailler et changer, que la ressource est bien chez lui, on oublie parfois de dire que la thérapie est un travail commun, donc exigeant pour le thérapeute également, qui doit, avec rigueur, créativité et travail, aider un autre à se mettre en mouvement. Comme le disait
Erickson, le thérapeute « pèse de tout son poids pour obtenir un changement spontané de la part du patient ».
Comment créer l’alliance et nous encourager à créer un lien quand on ne semble pas avoir de prise sur la situation du fait de l’ambivalence ou de la réticence du patient ?
Ces types de relations « client », « plaignant », « touriste »
En vérité l’alliance se crée en fonction de la posture relationnelle (et non pas autour du problème) que l’on repère dans le travail de la demande. Une fois repérée cette position relationnelle, on proposera une séance plus adaptée. Il s’agira de « le rejoindre là où il est » même si ce n’est pas d’emblée le lieu idéal pour le changement espéré. Nos réticences à créer des liens avec certains patients « complexes » s’estompent alors assez vite, et la motivation revient dès lors qu’on a un outil adapté à proposer. Ces aspects relationnels ont des déterminants assez techniques.
Repérer la posture relationnelle et discuter un objectif
L’entretien préalable avec le patient a deux utilités (au moins) : d’une part créer une relation de confiance, d’affiliation2 ; d’autre part, chercher un objectif à la séance. Puis le thérapeute élabore une stratégie en fonction du type de relation établi et propose une intervention : séance d’hypnose ou tâche thérapeutique, par exemple.
Ces enjeux sont interconnectés : plus on recherche un objectif et plus le résultat, plus ou moins fructueux, de cette recherche nous informe sur la posture relationnelle du patient, qui nous informe sur la meilleure façon de le rejoindre et la stratégie à adopter.
Ces types de relations, assez connus, peuvent être ramenés aux trois fameux mots « client », « plaignant », « touriste »3.
Un client présente une demande de changement, une motivation à travailler et des ressources. Parfois il n’est pas conscient de les posséder, et se trouve dans une posture « d’acheteur » : prêt à prendre ce qu’on voudra lui proposer. D’autres fois il est conscient qu’il les possède et recherche, au travers de la conversation ou de la séance co-construite avec nous, des moyens d’y accéder. La solution naît de la rencontre. On le dit alors « co-thérapeute ».
Un plaignant... se plaint ! Ça ne va pas, ça ne s’améliore pas et souvent c’est de la faute des autres. Parfois il s’agirait que ce soient les autres qui changent (« je n’y arriverai pas tant qu’il boit ») qui le comprennent (« ils ne se rendent pas compte que je souffre et que je fais tout pour eux ») ou bien la demande s’auto-annule (« je sais qu’il faut que je le fasse, mais si je le fais ce sera pire »), ou tout simplement il s’agit d’une plainte plus que d’une demande. Quand on cherche un objectif, on retombe aussitôt sur une plainte ou une demande très vague (« aller mieux dans ma vie, prendre confiance et être qui je suis ») sans qu’on arrive à faire se concrétiser l’objectif. Le plaignant se met souvent en position très basse, nous valorise... mais donne l’impression d’avoir
... les critères simplifiés d’un « bon » objectif de thérapie...
plus besoin d’être reconnu dans sa souffrance que d’accepter le changement (qu’il met d’ailleurs souvent, plus ou moins inconsciem- ment, en échec).
Enfin le touriste n’a pas de demande. Il est là à la demande d’un autre (appeléle référent), et en général ne souscrit pas à cette demande.
«L’alcool ne me pose pas de problème, c’est ma femme qui m’a dit de venir. » Le dilemme est absolu pour le thérapeute : accepter la non-demande du patient (qui est qu’il ne veut pas de soins), et donc la relation s’arrête ; ou bien accepter la demande du référent, que le patient refuse et donc la relation peut aussi s’arrêter...
Quels sont les critères simplifiés d’un « bon » objectif de thérapie et comment y accéder ?
- Un objectif est formulé en termes positifs : c’est plus de (ou le début de) de quelque chose, jamais la fin ou la diminution de quelque chose. En addictologie, notons d’emblée qu’« arrêter » n’est pas un bon objectif. Si le patient formule un objectif négatif (moins de douleur, pas de manque, la fin de l’anxiété, arrêter de consommer), demander alors « ce qu’il veut à la place ».
- Un objectif est concret. On ne peut mesurer le succès sans critères observables. Si l’objectif est positif mais flou (aller mieux, être plus tran- quille, vivre plus libre), demander alors des exemples concrets (de dif- férentes manières : comment cela se verrait ? qu’est-ce que ça permettrait de faire ? qui le verrait et que verrait-il-elle ?).
- Un bon objectif est modeste. S’il est trop ambitieux (« avoir un travail, une maison, une vie de couple et fonder une famille »), il ne pourra être atteint dans un délai raisonnable et ne pourra donner qu’un sentiment d’échec.
... la stratégie ne dépend pas du problème et du diagnostic... 
Tout en approuvant la motivation générale, demander ce qui serait le premier pas dans cette direction, la première différence qui surviendrait. 4. Le patient doit pouvoir s’approprier l’objectif. D’une part parce qu’il est « écologique », correspond à ses besoins et ne le met pas en danger. D’autre part parce que parfois, à le rendre trop minimal on arrive à quelque chose que le patient fait déjà. Demander donc « et si cela survenait, est- ce que ce serait une différence ? ».
J’attire l’attention sur le fait que, selon moi, discuter d’un objectif est plus important qu’en trouver un. Car au cours de cette discussion, la posture du patient va se révéler et évoluer, et déterminer relation et stratégie.
Prenons un exemple fictif4 :
- « Je voudrais arrêter de consommer.
- Très bien, et si vous arrêtez que ferez-vous à la place ?
- Eh bien, je profiterai d’être plus libre, plus fort !
- Bravo ! Et concrètement, être libre et fort c’est quoi pour vous ?
- Reprendre ma vie d’avant... retrouver du boulot...
- Ce serait chouette... et quel serait le premier pas qui vous mènerait dans cette direction ?
- Eh bien déjà il faudrait que je contrôle ma consommation, pouvoir me passer de quelques prises de produit dans les moments où j’exagère...
- Par exemple, quelle prise serait contrôlable en priorité ?... »
Ici le patient est en posture client. Demande claire et travaillable, res(rsources envisagées. La discussion mènera assez naturellement à une intervention.
- « Je voudrais arrêter de consommer.
- Très bien, et si vous arrêtez que ferez-vous à la place ?
- Eh bien, je profiterai d’être plus libre, plus fort !
- Bravo ! Et concrètement, être libre et fort c’est quoi pour vous ?
- Eh bien plus serein... plus confiant... car là je me sens nul de rater comme cela...
- Et donc plus confiant cela vous permettrait de...
- D’aller moins mal, là je suis tout le temps angoissé, on me pressurise pour que j’y arrive mais ils ne se rendent pas compte, c’est dur !
- Ce n’est pas facile en effet... et pour vous en sortir vous pourriez ?
- Ben faudrait que j’aille mieux, quoi... si les autres me laissaient un peu respirer...
- Afin de pouvoir ?
- Eviter de rechuter comme un con ! »
Ici le patient est en posture plaignant. En essayant de trouver un objectif travaillable, on reste sur des généralités, sans projection dans un changement concret, une plainte répétitive et qui met en cause surtout les autres, avec une autodévalorisation qui place le patient en position passive et basse.
- « Je voudrais arrêter de consommer.
- Très bien, et si vous arrêtez que ferez-vous à la place ?
- Ben rien... j’en sais rien...
- Ce que vous souhaitiez en venant c’était ?
- Ben... arrêter... non ?
- D’accord, et en prenant rendez-vous vous pensiez...
- ... c’est ma femme qui a pris rendez-vous...
- Ah, et vous étiez d’accord ?
- Ben, elle ne m’a pas trop laissé le choix ! Mais je vois pas ce que vous pourriez faire ! »
Ici le patient est en posture de touriste, il est référé par quelqu’un mais n’adhère pas à cette demande.
Rejoindre, accepter, changer
Un des points de génie de l’orientation solution est donc de dire que la stratégie ne dépend pas du problème et du diagnostic (pour ce qu’on en sait, les trois patients des exemples ci-dessus ont peut-être le même diagnostic dans nos manuels) mais en fonction du type de relation... Comment ima- giner qu’on va procéder de même avec ces trois-là ? On l’imagine aussi : il nous faut passer de touriste à plaignant et de plaignant à client, ce dernier étant celui avec qui toute approche fonctionnera évidemment mieux.
La stratégie de base pour cela s’exprime en trois mots : rejoindre, accepter, changer. Ces phases doivent avoir toujours lieu et toujours dans cet ordre. Ce travail est primordial (et pas toujours gagné d’avance) en posture touriste. Il faut rejoindre le patient, pas la demande du référent. Et où en est le patient ? Qu’est-ce qui lui pose problème ?... Ce n’est pas l’addiction, mais bien tout simplement d’être présent ici ! Il faut alors valider son ressenti et le rejoindre là où il est. Rapidement, ce qui sera alors en jeu est la relation patient-référent, que l’on peut interroger, parfois en explorant les raisons d’avoir quand même écouté le référent malgré le désaccord.
Poursuivons l’entretien :
- « Ah... donc de vous-même vous ne seriez pas venu ?
- Ben, elle ne m’a pas trop laissé le choix ! Mais je vois pas ce que vous pourriez faire ! Elle ne me lâche pas avec ça...
- Elle insiste beaucoup ?
- De plus en plus ! Elle n’a que ça à la bouche... sevrage, médecin, “tu as recommencé, comment on va s’en sortir ?”... Moi je trouve qu’on s’en sort pas si mal, c’est elle qui se prend la tête !
- Et ça vous embête que ça lui prenne la tête ?
- Ben oui, je vois bien qu’elle s’inquiète ! Elle est mal...
- Finalement c’est aussi pour apaiser son inquiétude que vous êtes là ? Qu’est-ce qu’on pourrait faire pour qu’elle s’inquiète moins ? »
Autre possibilité :
- « Et ça vous embête que ça lui prenne la tête ?
- Ben oui, elle me harcèle à me dire de venir !
- Donc, si je comprends bien, vous en avez marre qu’on vous pousse à faire quelque chose que vous ne souhaitez pas !
- Exactement !
- Et qu’est-ce qu’on pourrait faire ensemble pour que vous ne vous sentiez plus obligé de venir. »
Ou encore :
- « Et ça vous embête que ça lui prenne la tête ?
- Ben oui, on s’engueule tout le temps..
- C’est pour ça que vous êtes quand même venu ?
- Je crois que... je ne voudrais pas qu’elle me quitte...
- C’est important pour vous de rester avec elle ?
- Oui, et ça m’inquiète de la voir s’éloigner...
- Qu’est-ce qu’on pourrait faire pour que vous vous rapprochiez un peu plus d’elle ? Vous seriez d’accord pour qu’on travaille là-dessus ? »
 Vous avez remarqué ? L’air de rien, il devient plaignant. Sauf qu’évidemment il ne se plaint pas de la même chose que le référent, mais plutôt de la relation au référent, et nous acceptons cette plainte. Pour autant le résultat sera peut-être le même, souvent le travail sur l’addiction, mais pour une motivation qui lui correspond.
Vous avez remarqué ? L’air de rien, il devient plaignant. Sauf qu’évidemment il ne se plaint pas de la même chose que le référent, mais plutôt de la relation au référent, et nous acceptons cette plainte. Pour autant le résultat sera peut-être le même, souvent le travail sur l’addiction, mais pour une motivation qui lui correspond.
La partie acceptation est la partie primordiale pour le plaignant. On ne peut pas proposer de changement direct, mais plutôt des séquences d’acceptation, et proposer le changement de temps en temps : s’il s’en saisit c’est que sa posture évolue, s’il se plaint encore, c’est qu’il faut encore accepter.
- « C’est vraiment dur, à chaque fois le manque...
- Effectivement ça a l’air vraiment désagréable...
- Oui, et en plus ça me fait retomber à chaque fois...
- Ça finit par vous...
- ... Désespérer...
- Wow ! pas facile ça, le désespoir...
- Non, c’est dur...
- Et ce désespoir est permanent ou bien parfois...
Possibilité 1:
- Non, pas tout le temps. C’est vrai que lorsque je fais du sport, je me dis que je pourrais maîtriser mieux mon corps, j’espère un peu m’en sortir...
On va vers le mode client, il trouve une exception et on pourra se diriger vers ressources et objectifs.
Possibilité 2:
- Presque tout le temps, je n’en vois pas le bout... ».
Le patient n’est pas encore assez accepté, on peut de nouveau faire une séquence d’acceptation ou une autre stratégie de thérapie brève5.
Pour le client, l’acceptation est assez rapide et l’on passe à la proposition de changement.
- « Là je suis décidé, cette fois c’est la bonne.
- Malgré tout ce que ça implique (acceptation) vous êtes motivé à travailler là-dessus ?
- Je sais que ce sera difficile au début, bien sûr... mais je sens que l’hypnose va m’aider, j’en serai capable. »
Choisir une stratégie et une séance
Le modèle de Bruges développé par Luc Isebaert et Marie-Christine Cabié présente (entre autres) l’avantage d’avoir mis en lien le résultat
du travail de la demande et le diagnostic de la posture relationnelle. Observons l’arbre décisionnel simplifié.
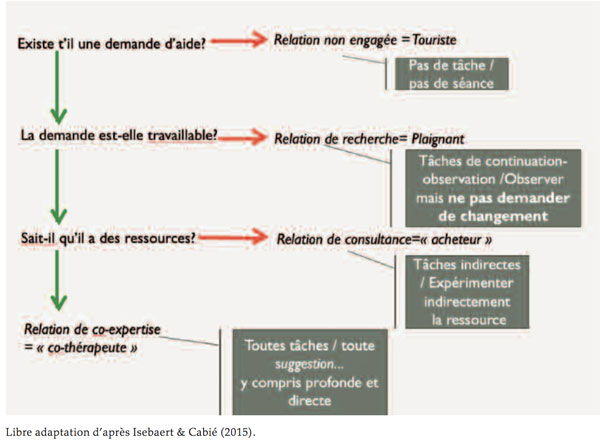
Y a-t-il une demande d’aide ?
Non : la relation n’est pas engagée, posture « touriste ». On travaille cette posture, avec les outils vus plus haut et d’autres, mais on évitera de prescrire des tâches thérapeutiques tant que la relation ne s’engage pas.
Oui:
› Dans ce cas, cette demande est-elle travaillable ? (c’est-à-dire ressemble à un objectif tel que défini plus haut).
Non : la relation est dite « de recherche », le patient est « plaignant ». Dans ce cas, soit ne pas lui prescrire de tâches, soit plus spécifiquement des tâches d’observation-continuation. C’est-à-dire des tâches où l’on ne demande pas explicitement de changer. On lui demande d’observer la séquence du problème (ce qui nous permettra, plus tard, de définir ce qui n’est pas le problème), ou la séquence d’une exception (pour pouvoir les décrire et peut-être plus tard les prédire, voire les prescrire...), etc.
Oui:
Dans ce cas : le patient sait-il qu’il a les ressources nécessaires ?
Non: la relation est dite « de consultance », le patient est un client
« acheteur ». Motivé mais dans l’attente. On pourra alors soit ne pas lui proposer de tâches, ou des tâches d’observation-continuation ou plus spécifiquement des tâches indirectes. Par exemple, prédire à quel moment une amélioration surviendra, une tâche ordalique, mimer le changement juste pour voir les réactions des autres... Ces tâches sont parfois stratégiques, paradoxales, mais au fond, des tâches ou l’on n’explique pas ses ressources, ou l’on ne lui prescrit pas ce qu’il faut faire, mais lui propose de découvrir les ressources par l’expérience vécue.
Oui
Dans ce cas, la relation est dite de « co-expertise » et tous types de tâches peuvent lui être prescrites, y compris des tâches directes (comme lui prescrire une exception à faire ou un changement direct).
On aura compris que chaque niveau relationnel peut toujours avoir des tâches du niveau « d’au-dessus » mais pas « d’en dessous ». En cas de doute, ne pas faire de tâches ou si on est au moins sûr que la relation est engagée, alors une tâche de continuation permet de moins se tromper !
Ceux qui ont lu jusqu’ici ont bien mérité qu’on tente d’amener une autre nouveauté en reliant cela avec l’hypnose. Si nous définissions les séances d’hypnose comme des « tâches en séance », alors le meilleur moyen de choisir quelle séance pour quel patient est de le procéder de la même manière.
Pour une relation touriste : pas de séance.
Plaignant : des séances ou on ne demande pas explicitement en début de séance de changer : observation du problème, surexposition, dissoci- ation entre parties, « Rossi »7, visiter un souvenir d’exception fortuite sans autre instruction sur quoi en faire, enrichir le contexte...
Acheteur : des séances où on fait expérimenter indirectement la ressource, le changement : métaphore, projection dans l’avenir, souvenir de ressource à ramener, ancrages...
Avec un co-thérapeute, la profondeur et la directivité deviennent possibles et sont un gain de temps précieux : le changement a lieu sur place et directement. Apprentissage de l’autohypnose centrée sur les solutions, séance « à la Roustang » (« faites-le, mettez-vous à votre place »), ou tout simplement suggestions directes : « diminuez l’effet du manque ».
En somme, pour créer le lien et avoir une stratégie qui emporte l’adhésion, surtout en cas de difficulté, il faut déterminer au sein de quel type de relation on le crée. Une part de compétence technique est à l’origine du relationnel. Car le lien peut toujours se créer si on rejoint le patient là où il est.
Conférence exceptionnelle sur le Psychotraumatisme...
- Formation Hypnose
- Publications
- Affichages : 3625


